Гипертрофия глоточной миндалины
Что такое глоточная миндалина?
Глоточная миндалина (называемая третьей) состоит из лимфатической ткани, которая имеет клетки, уничтожающие микробы, и производит антитела. Вместе с нёбными миндалинами и другими, меньшими скоплениями лимфатической ткани, глоточная миндалина является защитным барьером организма, создавая лимфоидно-глоточное кольцо (кольцо Вальдейера).
Где находится глоточная миндалина?
Она находится в носовой части горла. Если попросить ребёнка открыть рот, смотря прямо, мы видим заднюю стенку горла, а ближе, наверху нёбо с маленьким язычком. Глоточная миндалина не видна, так как она расположена за мягким нёбом и язычком в верхней части горла.
Что такое гипертрофия глоточной миндалины?
Гипертрофия глоточной миндалины (третьей) (лат. Hyperplasia tonsillae pharyngeae; vegetationes adenoidales) – это чрезмерный рост аденоидной ткани в носовой части горла.
Почему миндалина перерастает?
Вместе с большинством инфекций в области верхних дыхательных путей появляется увеличение массы лимфатической ткани. Продолжительная стимуляция этой ткани может вызвать увеличение миндалины. Чаще всего причиной гипертрофии глоточной миндалины являются повторяющиеся и хронические воспаления верхних дыхательных путей и полости рта.
Опасна ли гипертрофия глоточной миндалины?
Гипертрофия глоточной гландины может стать причиной многих неприятных изменений. Миндалина находится на задней стене носогорла и, постоянно или периодически увеличиваясь, затрудняет его проходимость, признаками чего могут быть затрудненное дыхание через нос (ребёнок дышит через рот, ходит с открым ртом) и храп во время сна. Дыша ртом, ребёнок вдыхает сухой и холодный воздух (в носу воздух обогревается и увлажняется), поэтому он чаще подвержен инфекциям в области верхних дыхательных путей. Увеличивающаяся глоточная миндалина надавливает на устья евстахиевой трубы. Закрытие труб вызывает блокаду естественного пути воздуха, проникающего в барабанные полости, и препятствует удалению возникающей в полостях жидкости. Признаками этих расстройств являются повторяющиеся гнойные воспаления ушей, хроническая жидкость в барабанной полости и кондуктивная тугоухость. Жидкость, постоянно находящаяся в среднем ухе, густеет и становится причиной усугубления потери слуха и почвой для развития соединительнотканного сращения. Эти сращения и отрицательное давление в ухе являются причиной втягивания барабанной перепонки. Её чрезмерное растягивание разрушает упругие элементы, и может привести к разрыву перепонки, что может стать причиной врастания эпидермиса в барабанную полость и появления холестеатомы, уничтожающей структуры уха.
Как можно подтвердить, что миндалина увеличина?
Если наш ребёнок дышит через открытый рот, храпит ночью или говорит через нос, то мы должны проконсультироваться с отоларингологом или фониатром. Они располагают рядом более или менее инвазионных методов для правильной оценки миндалины (исследование при помощи зеркала, непосредственная пальпаторная оценка, исследование эндоскопом, рентгенография). В случае других болезней, требующих операции под общей анестезией (например дренаж барабанных перепонок), можно сделать исследования во время анестезии и в случае гипертрофии выполнить аденотомию, элиминируя у ребёнка стресс, связаный с исследованием.
Какие показания для удаления миндалины?
Показаниями являются гипертрофия глоточной миндалины, затрудняющая дыхание через нос (особенно в случаях сна с апноэ), проходимость евстахиевых труб (с гнойным воспалением ушей), проходимость устьев околоносовых пазух.
Влияет ли аденотомия негативно на иммунитет ребёнка?
Глоточная миндалина является важным элементом иммунной системы только у маленьких детей. Миндалина предотвращает доступ болезнетворных микробов через рот и дыхательные пути. Поэтому у детей до второго года жизни, если это возможно, избегается осуществление аденотомии. У детей в старшем возрасте миндалина утрачивает свои важные для иммунитета функции, чтобы в период созревания в конце концов исчезнуть.
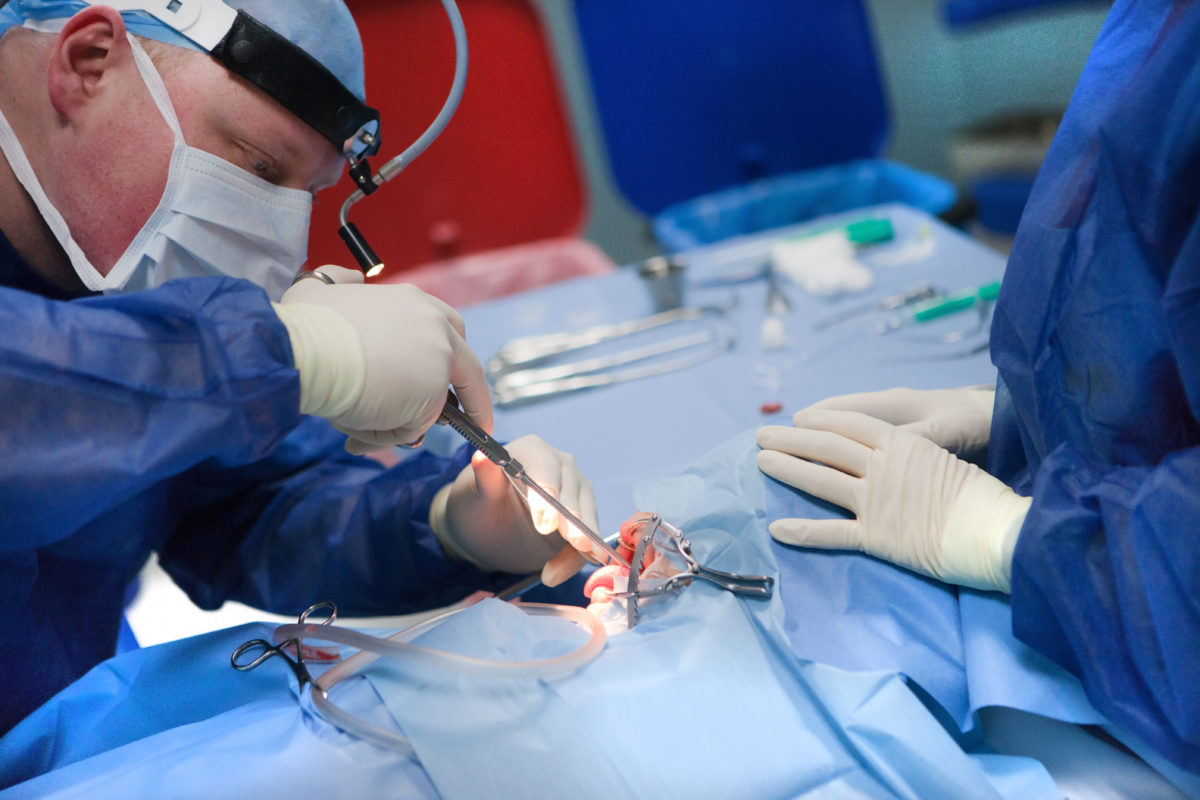
На чем основана операционная процедура удаления миндалин (аденотомия)?
Процедура основана на удалении массы миндалин. Специальным иснтрументом срезается избыток аденоидной ткани, выступающей в носоглотку и разрастающейся по бокам к устьям евстахиевых труб. Кровотечение во время операции обычно кратковременное и проходит самостоятельно. В носоглотке остаётся быстро заживающая рана, на которую не закладываются швы. В редких случаях сильного кровотечения следует наложить специальную давящую повязку на рану в место удалённой миндалины.
Какой вид анестезии врачи применяют во время аденотомии?
Подобные операции обычно выполняются под общей анестезией (наркозом). Она обеспечивает безопасность пациента и комфорт хирурга. Возможно использование местной анестезии, но только в случаях, когда местная анестезия по медицинским причинам является единственно допустимой формой. Несмотря на то, что аденотомия это короткая процедура, наркоз помогает ребёнку избежать лишнего стресса и эмоциональных травм, связанных с лечением и контактом с медицинским персоналом. После операции время от времени пациентам необходимы небольшие дозы болеутоляющих пероральных лекарств или свечей.
Возможны ли осложнения после аденотомии?
В медицине невозможно дать гарантии полной эффективности терапии. Возможные осложнения после операции можно разделить на общие и хирургические. Общие связаны с инфекциями, анестезией, лекарствами, ограничением движения, сопутствующими болезнями и т.д. Врач, отвечающий за безопасный ход анестезии (анестезиолог), попросит Вас дать более подробную информацию, позволяющую уменьшить риск этих осложнений. Кроме того необходимо будет выполнить несколько дополнительных исследований, таких как определение группы крови с резус-фактором, морфология и биохимическое исследование крови, исследование свёртываемости крови, исследование мочи и другие. Отохирургические осложнения: хронические или повторяющиеся кровотечения из ложа миндалины или повреждение анатомических структур, окружающих миндалины (нёбные арки, горла). Вышеуказанные осложнения очень редки, а их количество зависит от опыта оперирующего коллектива.
Как выглядит послеоперационный период?
Самыми трудными являются первые несколько часов после наркоза. В течение первых часов после операции нельзя пить и есть. Во время 5-7 дней неодходимо соблюдать диету. Пациент не должен принимать горячих, кислых, пикантных блюд и таких, которые могут раздражать заживающую рану. Рекомендуется короткое пребывание в больнице, целью которого является контроль и быстрая реакция на возможное кровотечение. В случае аденотомии кровотечение возможно в течение суток после операции. Необходимо избегать физичекой нагрузки в течение одной недели после операции.
Возможно ли, чтобы миндалина выросла еще раз?
Целью аденотомии является устранение мешающего избытка аденоидной ткани, но это неполное (100%) удаление всех клеток миндалины (как это происходит при онкологических операциях). В редких случаях небольшое количество оставшейся лимфатической ткани может вырасти в результате сильной стимуляции в следствие инфекции верхних дыхательных путей. В этом случае будет необходимо повторное удаление миндалины (реаденотомия).
 Во время семинара было представлено предложение отелей, СПА-центров, клиник, санаториев из таких стран, как Литва, Польша, Турция, Чехия, Латвия, Германия, Швеция, Греция, Украина, Россия, Беларусь и Словения. Ирина Пежиньска, руководитель отдела международного сотрудничества Центра Слуха и Речи «Мединкус», в своем выступлении представила спектр услуг, предоставляемых Центром. Во второй части семинара в дискуссии приняли участие представители Министерства здравоохранения Литвы, представители СПА-центров, врачи и агенты медицинского туризма.
Во время семинара было представлено предложение отелей, СПА-центров, клиник, санаториев из таких стран, как Литва, Польша, Турция, Чехия, Латвия, Германия, Швеция, Греция, Украина, Россия, Беларусь и Словения. Ирина Пежиньска, руководитель отдела международного сотрудничества Центра Слуха и Речи «Мединкус», в своем выступлении представила спектр услуг, предоставляемых Центром. Во второй части семинара в дискуссии приняли участие представители Министерства здравоохранения Литвы, представители СПА-центров, врачи и агенты медицинского туризма.




 Экстраорд. проф., д. мед. н., магистр управления Петр Х. Скаржиньски – оториноларинголог, детский оториноларинголог, аудиолог и фониатр, член правления Центра слуха и речи «Мединкус», директор по делам науки и развития Института органов чувств, заместитель заведующего кафедрой телеаудиологии и скрининговых обследований в Институте физиологии и патологии слуха,а также дидактический ассистент при Варшавском медицинском университете.
Экстраорд. проф., д. мед. н., магистр управления Петр Х. Скаржиньски – оториноларинголог, детский оториноларинголог, аудиолог и фониатр, член правления Центра слуха и речи «Мединкус», директор по делам науки и развития Института органов чувств, заместитель заведующего кафедрой телеаудиологии и скрининговых обследований в Институте физиологии и патологии слуха,а также дидактический ассистент при Варшавском медицинском университете.