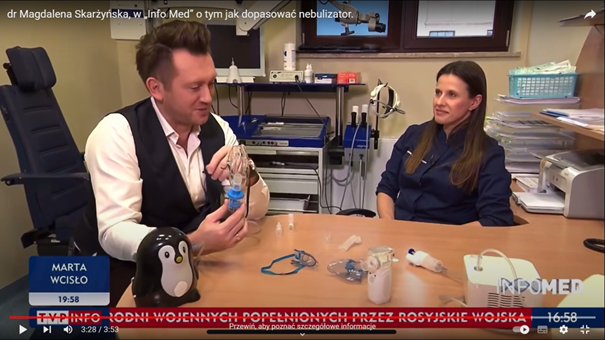
Доктор фармацевтических наук Магдалена Беата Скаржиньска из Центра Слуха и Речи МЕДИНКУС стала гостьей Адама Гизы в программе «Info Med», которая транслировалась на TVP Info.
В прошлом ингаляции применялись для лечения респираторных заболеваний. Вдыхали горячий пар, наклонившись над емкостью с водой с солью, травами или маслами.
– Ингаляция – более широкое понятие. Небулизация – более узкое понятие, – объяснила доктор фармацевтических наук Магдалена Беата Скаржиньска в телепрограмме. – Небулизация означает доставку лекарства непосредственно в дыхательную систему. Это намного более эффективно.
Мы используем небулайзер в лечебных целях для ингаляций дыхательных путей при некоторых острых и хронических заболеваниях верхних и нижних дыхательных путей, как у детей, так и у взрослых.
Эксперт также объяснила, как правильно выбрать небулайзер.
– На что следует ориентироваться, так это на параметры самого устройства. В первую очередь следует обратить внимание на расход небулайзера. Чем ниже поток, тем больше он адаптирован для маленьких пациентов, – добавила доктор фармацевтических наук Магдалена Беата Скаржиньска. – Второй важный момент, на который стоит обратить внимание, это то, на сколь мелкие частицы небулайзер расщепляет препарат. Чем мельче частицы – менее 5 микрон, тем эффективнее небулизация. Некоторые небулайзеры предполагают выбор режима размера частиц аэрозоля (специально для горла, бронхов и легких).
Также стоит объяснить, что такое мертвый объем. Мертвый объем – это количество раствора, которое остается после завершения небулизации. Другими словами, это потери препарата при ингаляции.
Обычно к небулайзерам прилагается набор масок разного размера – для взрослого и ребенка, мундштук (для небулизации горла), иногда еще и носовой ирригатор (для придаточных пазух). Некоторые устройства также включают в себя соску-распылитель для младенцев. Если мы хотим, чтобы тем же небулайзером пользовались другие домочадцы, например, еще один ребенок, лучше уточнить, можно ли купить дополнительные комплекты масок или насадок для носа и рта (желательно с отдельным контейнером). По санитарным соображениям у каждого пользователя небулайзера должен быть свой набор масок или насадок и емкость для раствора.
Также следует обратить внимание на срок гарантии устройства. Обычно гарантия составляет 2 года, но доступны также модели с 3-летней гарантией. С маленькими детьми мы будем пользоваться небулайзером гораздо чаще, чем с детьми постарше, поэтому стоит позаботиться о длительной гарантии на прибор.
Как долго должна продолжаться ингаляция небулайзером? До тех пор, пока не будет принята вся доза, то есть пока весь раствор не будет распылен из контейнера.
– Небулизация обычно занимает 10-15 минут, с меш-небулайзерами это происходит намного быстрее, – рассказал доктор фармацевтических наук Магдалена Беата Скаржиньска. – Ждем, пока не уйдет весь объем раствора. Тогда для нас это сигнал о том, что небулизация завершена.
Хотя небулайзеры не являются дешевыми устройствами, в них стоит инвестировать. Особенно, если мы или наш малыш часто болеем инфекциями верхних и нижних дыхательных путей.
Программа «Info Med» при участии доктора фармацевтических наук Магдалены Беаты Скаржиньской транслировалась в субботу, 4 декабря 2022 года, на TVP Info.