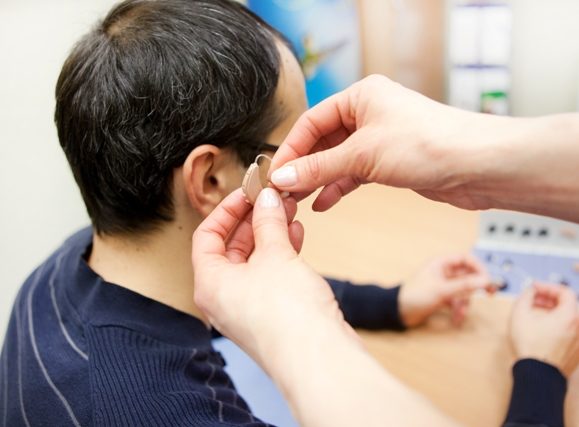
Слуховые аппараты – это хрупкие электронные устройства со многими компонентами, которые требуют регулярной чистки и обслуживания. Ежедневный уход за слуховым аппаратом необходим не только из соображений гигиены, но и для правильной работы слухового аппарата, то есть четкости звуков, передаваемых в ухо, а также для продления срока его службы.
Как заботиться о слуховом аппарате? На что следует обратить внимание?
- Главное – это чистота и гигиена. Перед тем, как дотронуться до слухового аппарата, убедитесь, что ваши руки чистые и на них нет веществ, которые могут, например, заблокировать маленькое отверстие микрофона.
- Убедитесь, что у вас есть подходящие средства для ухода за слуховыми аппаратами. Препараты и средства, не предназначенные для ухода за слуховым аппаратом, могут не только не принести ожидаемых результатов, но даже повредить устройства.
- Внутриушные вкладыши следует тщательно чистить, так как они содержат больше всего грязи. Для ухода за ними используйте специальные чистящие таблетки, чтобы убедиться, что вкладыши находятся в хорошем состоянии.
- Для чистки слухового аппарата используйте мягкую сухую ткань.
- Все технологии «не любят» воду и влагу, поэтому старайтесь не подвергать слуховой аппарат воздействию таких сред. Если все же произойдет контакт аппарата с водой, извлеките батарею, оставьте батарейный отсек открытым и поместите слуховые аппараты в коробку с сушильной таблеткой.
- Не оставляйте слуховые аппараты рядом с источниками тепла, такими как радиатор отопления, или под прямыми солнечными лучами. Тепло может деформировать корпус, повредить электронику или поверхность аппарата.
- Регулярно меняйте батарейки. Если какая-либо из них выйдет из строя (начнет протекать), немедленно выньте ее из камеры и отправьте на утилизацию.
- Ежедневно, снимая слуховые аппараты перед сном, очищайте их и раз в неделю помещайте в контейнер с капсулой для сушки.
- Снимайте слуховой аппарат при использовании таких предметов, как косметика, духи, лосьон после бритья, лак для волос или солнцезащитный бальзам. Они могут попасть внутрь и повредить камеру. Снимайте его также при посещении парикмахерской или сообщите перед стрижкой, что вы пользуетесь слуховыми аппаратами.
- Если вы считаете, что ваш слуховой аппарат не работают «как раньше», обратитесь к протезисту, который займется вашим аппаратом.
В зависимости от типа слуховых аппаратов существует несколько разных вкладышей для слуховых аппаратов, но у них есть одно общее правило: о них следует особенно заботиться, потому что мы помещаем их в ушные каналы, где тепло и влажно, поэтому можно незаметно занести в ухо бактерии.
Для очистки наушников используйте мягкую сухую ткань. Вы можете отсоединить акриловую вставку от камеры и поместить ее в раствор из растворенной таблетки, специально предназначенной для этой цели. Трубку следует заменять примерно раз в 3 месяца или чаще, когда мы замечаем, что она изменила свой цвет на более темный или затвердела.
Особое внимание следует уделять слуховым аппаратам с внешней трубкой куполообразной формы, так как трубка чувствительна к влаге и ушной сере. Фильтры в трубке следует заменять не реже одного раза в месяц, их можно приобрести в пункте протезирования. Силиконовые колпачки, которые мы надеваем на трубку, следует протирать дезинфицирующей тканью, чтобы минимизировать попадание ушной серы. Не используйте воду или другие средства, не предназначенные специально для очистки трубки и купола. Купол рекомендуется менять каждые 3 месяца.
Как содержать слуховой аппарат в чистоте летом?
Летом, когда температура выше, мы больше потеем, что может привести к увеличению влажности внутри слухового аппарата. Поэтому важно чаще проверять батарейный отсек и сушить слуховой аппарат.
Помните о том, чтобы не оставлять аппарат на солнце или в других местах, где он может подвергнуться чрезмерному нагреву, например, на пляже или в горячей машине. Это может привести к повреждению чувствительной электроники, например к расплавлению некоторых пластиковых деталей. Аккумулятор также может быть поврежден при нагревании.
Во время отпуска на море мы должны уделять особое внимание воздействию песка и соленой воды на наш слуховой аппарат. Соленая вода может оставлять кристаллы соли внутри слуховых аппаратов, а песок может блокировать, например, порт внутри микрофона.
Повреждение слухового аппарата также может произойти из-за химических веществ, содержащихся в некоторых продуктах, таких как солнцезащитный крем, поэтому важно снять слуховой аппарат перед использованием таких продуктов и подождать, пока косметическое средство высохнет.
Слуховые аппараты помогают в повседневной жизни, и мы можем быть уверены, что они будут служить нам годами, если мы будем правильно о них заботиться, поэтому стоит следовать приведенным выше советам.