Що таке глоткова мигдалина?
Глоткова мигдалина (звана ще третьою) складається з лімфатичної тканини, яка має клітини, що знищують мікроби і виробляють антитіла. Разом з піднебінними мигдалинами й іншими, меншими скупченнями лімфатичної тканини, глоткова мигдалина є захисним бар’єром організму, що створює лімфоїдно-глоткове кільце (кільце Вальдеєра).
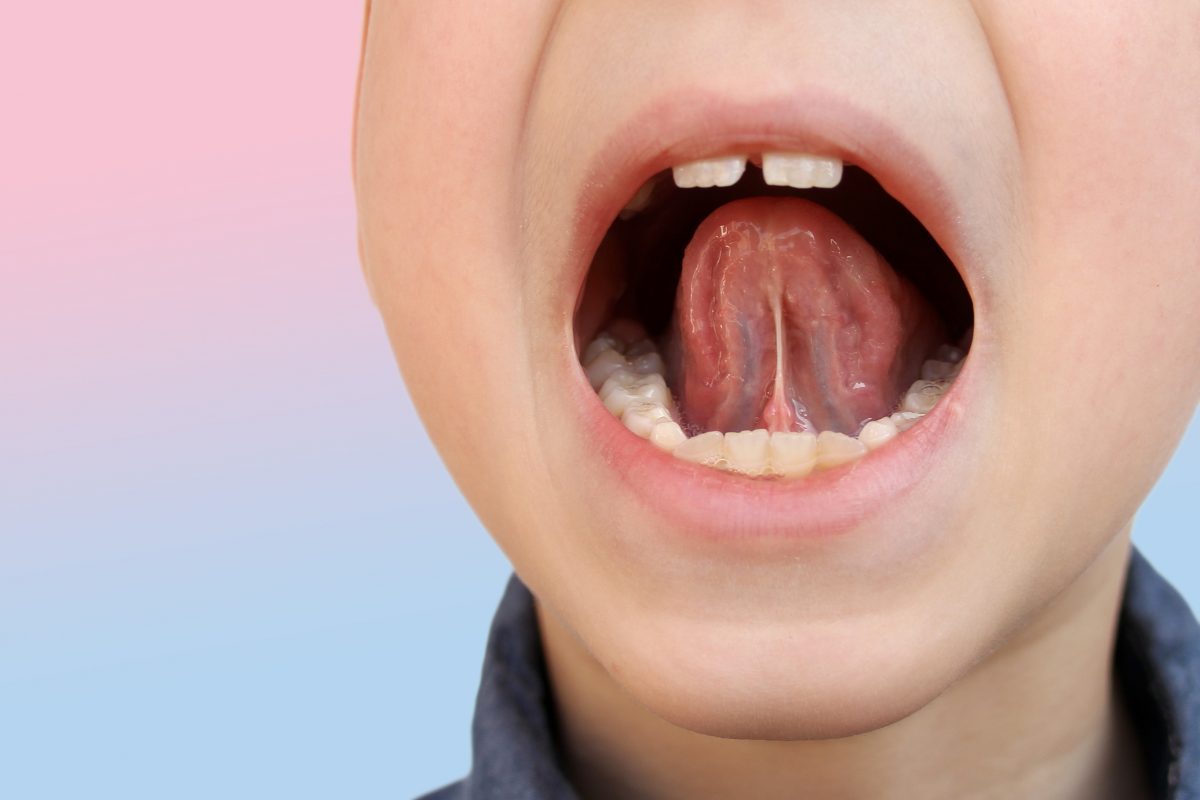
Де знаходиться глоткова мигдалина?
Вона знаходиться у носовій частині горла. Якщо попросити дитину відкрити рот, дивлячись прямо, ми побачимо задню стінку горла, а ближче, вгорі, небо з маленьким язичком. Глоткову мигдалину не видно, тому що вона розташована за м’яким небом та язичком у верхній частині горла.
Що таке гіпертрофія глоткової мигдалини?
Гіпертрофія глоткової мигдалини (третьої) (лат. Hyperplasia tonsillae pharyngeae; vegetationes adenoidales) – це надмірне розростання аденоїдної тканини в носовій частині горла.
Чому мигдалина розростається?
Разом з більшістю інфекцій в області верхніх дихальних шляхів виникає збільшення маси лімфатичної тканини. Тривала стимуляція цієї тканини може викликати збільшення мигдалини. Найчастіше причиною гіпертрофії глоткової мигдалини є повторювані та хронічні запалення верхніх дихальних шляхів і порожнини рота.
Чи небезпечна гіпертрофія глоткової мигдалини?
Гіпертрофія глоткової мигдалини може стати причиною багатьох неприємних змін. Мигдалина знаходиться на задній стіні носогорла і, постійно або періодично збільшуючись, ускладнює його прохідність, ознаками чого можуть бути утруднене дихання через ніс (дитина дихає через рот, ходить з відкритим ротом) і хропіння під час сну. Дихаючи ротом, дитина вдихає сухе та холодне повітря (в носі повітря обігрівається та зволожується), тому вона частіше схильна до інфекцій в області верхніх дихальних шляхів. Подальше збільшення глоткової мигдалини натискає на гирла євстахієвої труби. Закриття труб викликає блокаду природного шляху повітря, що проникає в барабанні порожнини і перешкоджає видаленню рідини, що утворюється у порожнинах. Ознаками цих розладів є повторювані гнійні запалення вух, хронічна рідина в барабанній порожнині та кондуктивна приглухуватість. Рідина, що постійно знаходиться в середньому вусі, густіє і стає причиною посилення втрати слуху та ґрунтом для розвитку сполучнотканинного зрощення. Ці зрощення та негативний тиск у вусі є причиною втягування барабанної перетинки. Її надмірне розтягування руйнує пружні елементи і може призвести до розриву барабанної перетинки, що може стати причиною вростання епідермісу в барабанну порожнину та появи холестеатоми, яка знищує структури вуха.
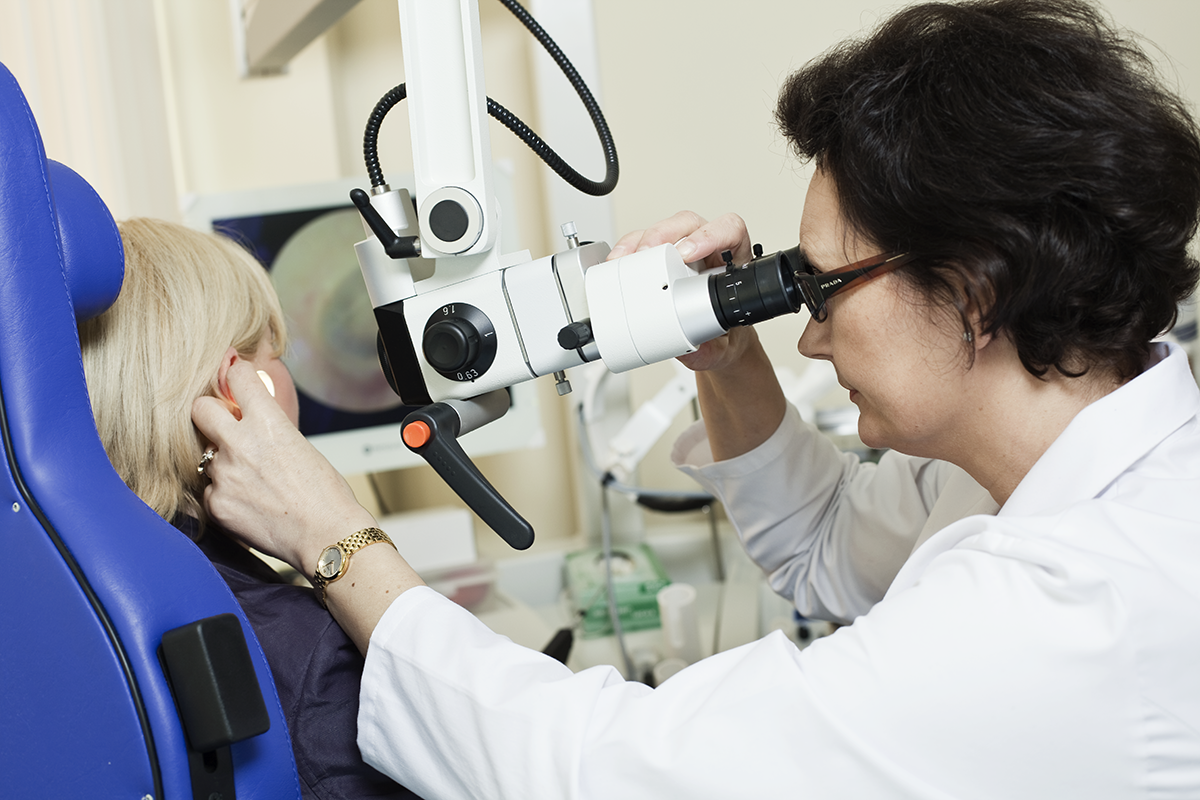
Як можна підтвердити, що мигдалина збільшена?
Якщо ваша дитина дихає через відкритий рот, хропе вночі або говорить через ніс, то варто проконсультуватися з отоларингологом або фоніатром. Вони мають у своєму розпорядженні доступ до різноманітних інвазійних методів для правильної оцінки мигдалини (обстеження за допомогою дзеркала, безпосередня пальпаторна оцінка, обстеження ендоскопом, рентгенографія). У разі інших хвороб, що потребують операції під загальною анестезією (наприклад дренаж барабанних перетинок), можна зробити обстеження під час анестезії і у разі гіпертрофії виконати аденотомію, елімінуючи у дитини стрес, пов’язаний з обстеженнями.
Які показання для видалення мигдалини?
Прямим показанням є гіпертрофія глоткової мигдалини, що утруднює дихання через ніс (особливо у випадках сну з апноє), а також прохідність євстахієвих труб (з гнійним запаленням вух), прохідність усть навколоносових пазух.
Чи впливає аденотомія негативно на імунітет дитини?
Глоткова мигдалина є важливим елементом імунної системи тільки у маленьких дітей. Мигдалина запобігає доступу хвороботворних мікробів через рот і дихальні шляхи. Тому у дітей до другого року життя, якщо це можливо, варто уникати здійснення аденотомії. У дітей у старшому віці мигдалина втрачає свої важливі для імунітету функції, щоб в період статевого дозрівання в кінці кінців зникнути.
На чому базується операційна процедура видалення мигдалини (аденотомія)?
Процедура базується на видаленні маси мигдалини. Спеціальним інструментом зрізається надлишок аденоїдної тканини, яка виступає в носоглотку і розростається з боків до усть євстахієвих труб. Кровотеча під час операції зазвичай короткочасна і припиняється самостійно. У носоглотці залишається швидкозагоювана рана, на яку не накладаються шви. У рідкісних випадках сильної кровотечі, слід накласти спеціальну пов’язку, що давить на рану в місці видаленої мигдалини.
Який вид анестезії лікарі застосовують під час аденотомії?
Подібні операції зазвичай виконуються під загальною анестезією (наркозом). Вона забезпечує безпеку пацієнта та комфорт хірурга. Можливе використання місцевої анестезії, але тільки у випадках, коли місцева анестезія з медичних причин є єдино припустимою формою. Незважаючи на те, що аденотомія – це коротка процедура, наркоз допомагає дитині уникнути зайвого стресу й емоційних травм, пов’язаних з лікуванням та контактом з медичним персоналом. Після операції час від часу пацієнтам необхідні невеликі дози болезаспокійливих пероральних ліків або свічок.
Чи можливі ускладнення після аденотомії?
У медицині неможливо дати гарантії повної ефективності терапії. Можливі ускладнення після операції можна розділити на загальні та хірургічні. Загальні пов’язані з інфекціями, анестезією, ліками, обмеженням руху, супутніми хворобами тощо. Лікар, який відповідає за безпечний хід анестезії (анестезіолог), попросить Вас дати більш детальну інформацію, що дозволяє зменшити ризик цих ускладнень. Крім того необхідно буде виконати кілька додаткових обстежень, таких як визначення групи крові з резус-фактором, морфологію та біохімічне дослідження крові, дослідження згортання крові, дослідження сечі та інші. Отохірургічні ускладнення: хронічні або повторювані кровотечі з ложа мигдалини або пошкодження анатомічних структур, що оточують мигдалини (піднебінні арки, горло). Вищевказані ускладнення дуже рідкісні, а їх кількість залежить від досвіду оперуючого колективу.
Як виглядає післяопераційний період?
Найважчими є перші кілька годин після наркозу. Протягом перших годин після операції не можна пити і їсти. Протягом 5-7 днів необхідно дотримуватися дієти. Пацієнт не повинен вживати гарячих, кислих, пікантних страв, а також таких, які можуть дратувати рану, що загоюється. Рекомендується коротке перебування в лікарні, метою якого є контроль та швидка реакція на можливу кровотечу. У разі аденотомії кровотеча можлива протягом першої доби після операції. Необхідно уникати фізичних навантажень протягом одного тижня після операції.
Чи можливо, щоб мигдалина виросла ще раз?
Метою аденотомії є усунення зайвого надлишку аденоїдної тканини, але це неповне (не 100%) видалення всіх клітин мигдалини (як це відбувається при онкологічних операціях). У рідкісних випадках невелика кількість лімфатичної тканини, що залишилася, може вирости в результаті сильної стимуляції внаслідок інфекції верхніх дихальних шляхів. У цьому випадку буде необхідно провести повторне видалення мигдалини (реаденотомія).