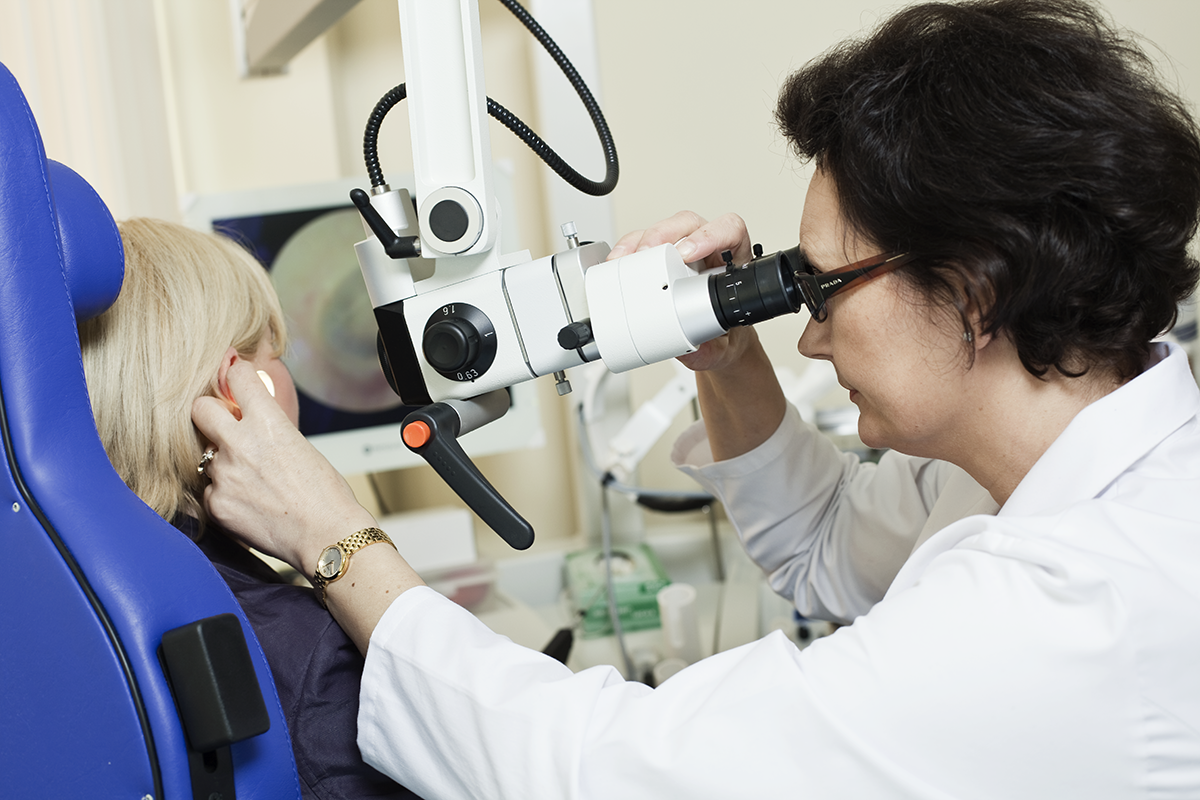
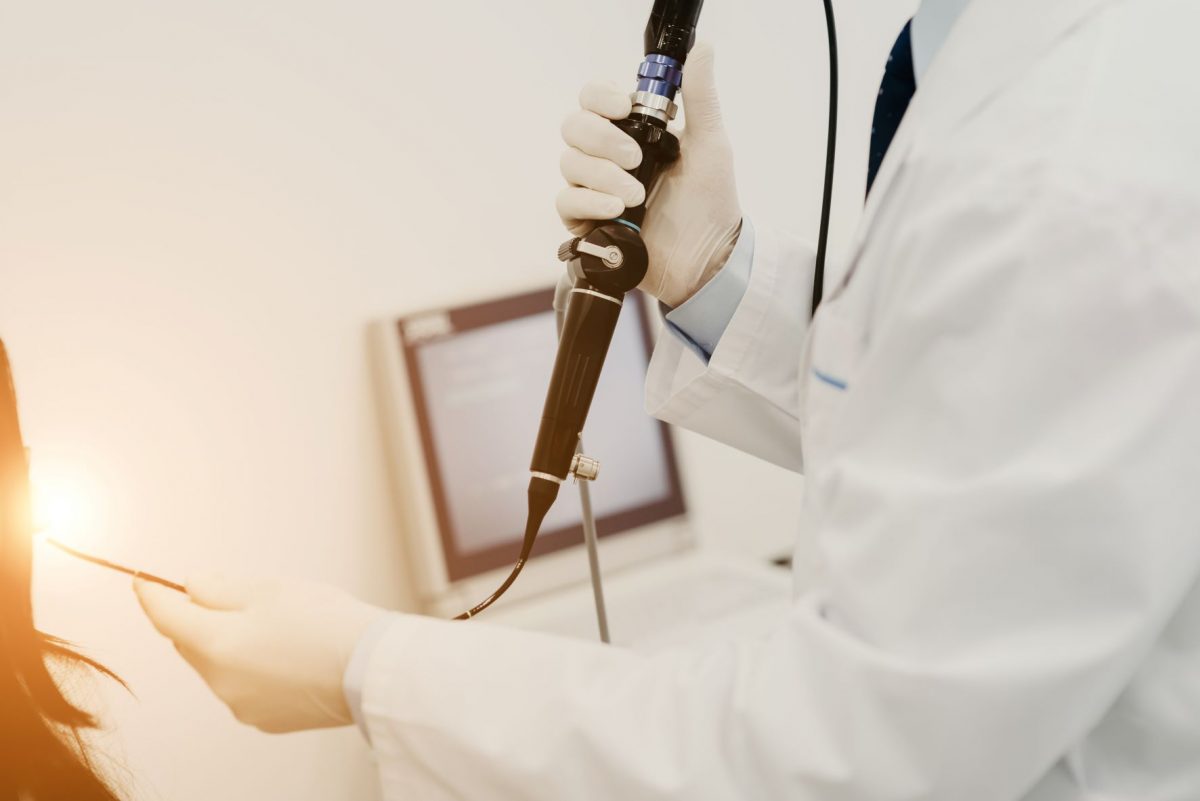
Що таке холестеатома?
Холестеатома складається з мас злущеного епідермісу, холестерину, виділень та бактерій. Епідерміс є верхнім шаром шкіри зовнішнього слухового ходу та барабанної перетинки. Порушення цілісності барабанної перетинки призводить до проникнення епідерміса в середнє вухо. В обмеженому просторі барабанної порожнини утворюється збита, біло-сіра маса, що викликає деструкцію кісткової тканини та слухових кісточок.
Що таке грануляція та поліпи?
Грануляція – це яскраво-червона, кровоточива при очищенні вуха тканина, що розвивається на тлі запальних змін. У деяких випадках маси грануляції є причиною виникнення вушних поліпів.
Холестеатомні зміни діагностуються лікарем при отоскопії. Вухо вологе, а під час його очищення за допомогою медичного відсмоктувача виявляються гнійні виділення, нагромадження мас епідермісу і часто грянуляціі. Іноді для визначення об’єму запальних змін необхідно зробити комп’ютерну томографію або магнітно-резонансну томографію скроневої кістки. На жаль, навіть при такій сучасній діагностиці дуже важко визначити об’єм майбутнього хірургічного втручання. Часто отохірург вже під час операції, на основі патологічних змін, приймає рішення про об’єм втручання.
Як лікується хронічний середній отит?
Операція полягає у видаленні всіх патологічних тканин з середнього вуха та соскоподібного відростка. Під час операції видаляється холестеатома, грануляції, поліпи та частини слухових кісточок (здебільшого зруйнованих). Найголовнішим завданням хірургічного лікування є видалення з вуха патологічних тканин та попередження можливих ускладнень. При можливості, відразу може бути виконана слухополіпшуюча операція, реконструкція провідної системи вуха, барабанної перетинки та ланцюга слухових кісточок. В інших випадках операція виконується після повного загоєння післяопераційної рани (не раніше, ніж через 6 місяців).
Які можуть бути ускладнення, якщо не лікувати хронічне запалення середнього вуха?
Холестеатома має прогресуючий характер. Вторинне бактеріальне інфікування епідермальних мас, гноєтеча з вуха поглиблює деструкцію навколишніх тканин, скроневої кістки та слухових кісточок. Поглиблюється приглухуватість, в результаті розповсюдження хвороби на внутрішнє вухо виникає повна глухота. Запальний процес може розповсюдитись на мозкові оболонки (епідуральний абсцес, менінгіт, абсцес мозку або мозочка). Може виникнути деструкція кісткового каналу та пошкодження лицевого нерва (параліч м’язів половини обличчя), запалення лабіринту з запамороченням, тромбозом сигмовидного синуса. Ці ускладнення небезпечні не тільки для здоров’я, але й для життя хворого.
Що таке радикальна операція і її модифікації?
Після розрізу за вушною раковиною оголюється кісткова поверхня сосковидного відростка скроневої кістки. За допомогою спеціальних борів та фрез розкривається простір соскоподібного відростка та середнього вуха. Потім видаляється холестеатома, грануляції та всі патологічні тканини, створюючи з усіх відкритих просторів одну порожнину, легку для чищення та контролю через зовнішній слуховий хід. Сьогодні така операція рідко виконується, домінують її модифікації. Під час такого втручання залишаються елементи системи слухових кісточок і скроневої кістки для виконання в майбутньому реконструкції вуха.
Який вид анестезії лікарі застосовують під час операції?
Операції виконуються під загальним знеболюванням (наркозом). Загальна анестезія забезпечує безпеку пацієнта та комфорт хірурга.
Чи можливі ускладнення після видалення холестеатоми?
У медицині неможливо дати повної гарантії ефективності лікування. Ускладнення після операції можна розділити на загальні та отохірургічні. Загальні пов’язані з інфекціями, анестезією, ліками, обмеженням руху, супутніми хворобами тощо. Необхідне визначення групи крові з резус-фактором, морфологічні та біохімічні аналізи крові, аналіз згортання крові, аналіз сечі та інші.
Отохірургічні ускладнення: глибока приглухуватість або повна глухота оперованого вуха, пошкодження лицевого нерва з порушенням роботи м’язів обличчя оперованого боку, пошкодження барабанної струни з розладами смаку та мови по стороні оперованого вуха, порушення рівноваги, виникнення або посилення вушних шумів, перфорація барабанної перетинки, відсутність поліпшення слуху.
Як виглядає післяопераційний період?
Найважчими є перші години після наркозу. Протягом першої доби бувають запаморочення та нудота, як результат хірургічних маніпуляцій в ділянці вуха.
Контрольні дослідження слуху виконуються в різних проміжках часу, але об’єктивний результат операції можна оцінити тільки через 4 тижні після операції.
Які можуть бути поради після цього виду операцій?
У ранньому періоді після операції пацієнт повинен вести обережний спосіб життя та уникати респіраторних інфекцій. У зв’язку з можливими запамороченнями не рекомендується після операції керувати автомобілем та слід уникати робіт на висоті. Протягом місяця запобігати потраплянню води до оперованого вуха. Після операції рекомендується проходити аудіологічний контроль в проміжках 1, 3, 6, 12 місяців.